国の調査※では、膝痛を自覚する人はおよそ1千万人。膝関節に変形のある潜在患者は3千万人といわれます。原因疾患で最も多いのは「変形性膝関節症」。高島平中央総合病院整形外科・人工関節センターでは、痛みが強く、日常生活に支障をきたす患者さまに、根治的な外科手術「人工膝関節置換術」を提供しています。2022年からは最新の手術支援ロボットも導入。詳細をセンター長の角田佳彦医師にうかがいます。
高島平中央総合病院 整形外科 医長・人工関節センター長 角田 佳彦 医師

- 日本整形外科学会整形外科専門医
- 日本整形外科学会運動器リハビリテーション医
- 日本整形外科学会スポーツ医
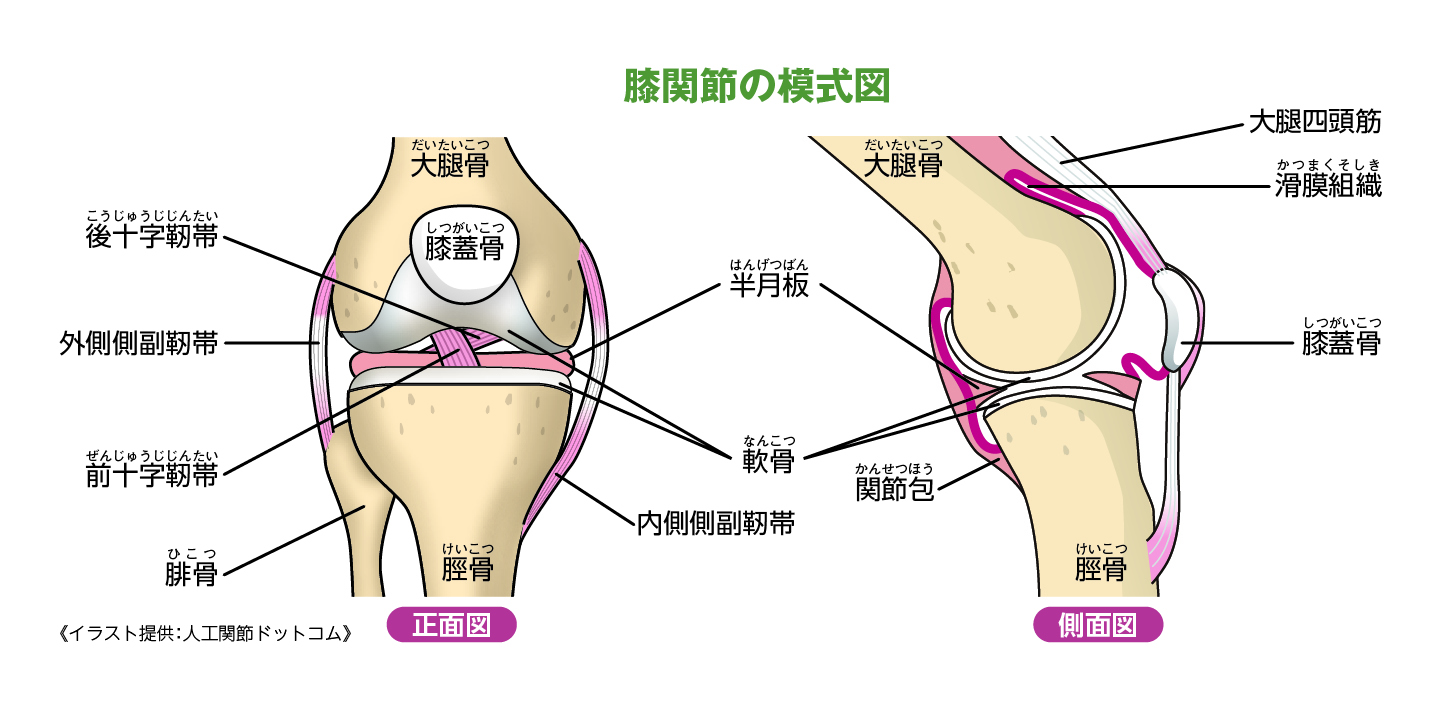
膝関節の軟骨がすり減り痛みを生じる病気
ー 膝が痛い、膝がまっすぐ伸びず、歩行や階段の昇り降りが辛い、正座ができないなど膝の悩みを抱える方は、高齢化社会で増加の一途とうかがいます。一番の原因とされる「変形性膝関節症」とは、どんな病気なのでしょう?
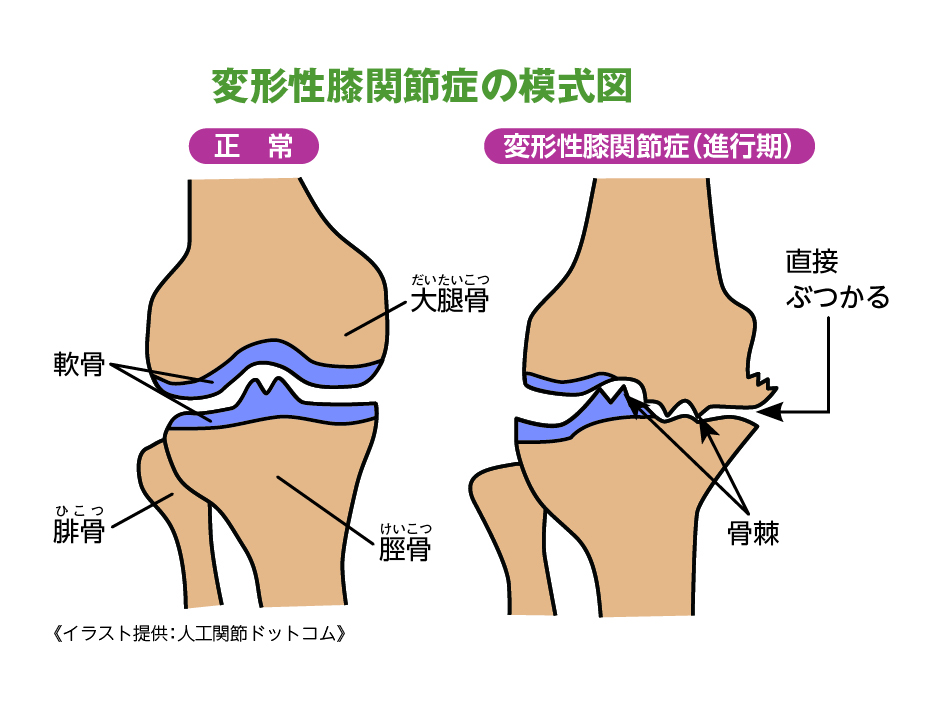
角田 骨の表面をおおい、膝関節のクッション役を果たしている「軟骨」がすり減って、変形と痛みを生じる疾患です。進行すれば膝の上下の骨=大腿骨と脛骨が直接ぶつかって、症状が増悪します。膝の歪みも酷くなり、末期には骨までガタガタと変形(骨棘)し、周囲の組織や神経を強く刺激し痛みを感じます。 加齢に伴う軟骨や筋肉の衰えが最大の原因ですから、当院の印象では70歳代の約7割、80歳代の8割の方が罹患しているとされます。4対1で女性に目立ちますね。膝関節に大きな負荷をかける肥満、激しいスポーツ、重い荷物を持つなどの労働は罹患リスクを高めます。生来O脚・X脚の方も要注意です。
ー 早期に受診すれば、治るのでしょうか?
角田 現在の医学で軟骨を元に戻すことはできません。将来、iPS細胞などを活用した再生医療には期待したいところです。 症状があったら、保存療法で症状を緩和することや、適切な運動療法で筋力と柔軟性を高め、進行を食い止めることが大切です。
ー 具体的にはどのような治療か教えてください。
角田 膝関節は関節包に包まれ、内部は滑膜から分泌される関節液が循環しています。軟骨や軟骨の間にある半月板が損傷すると、微細な破片が滑膜を刺激します。炎症が起こり関節液が分泌され溜まることで痛みを生じます。したがって保存療法はまず鎮痛・抗炎症作用のある非ステロイド性抗炎症薬 (NSAIDs)などの内服や、貼付をします。関節液の成分であるヒアルロン酸の関節内注射は関節の動きを滑らかにして痛みを軽減する働きがあります。 膝を安定させるサポーターや、膝の角度を矯正するため靴の中に敷く足底板などの装具療法も行われますが、効果には個人差があります。
ー よく“膝に水が溜まる”と聞きますが、その場合は?
角田 元々、膝関節内には2〜3m Lの関節液があります。しかし、炎症により、関節液の分泌量が多くなり、膝が腫れます。多くは抗炎症薬、関節穿刺などで徐々に治まるのですが、症状が強く繰り返す方には、関節鏡下手術で細い器具を挿入し、関節内の炎症性物質を洗浄したり、時に炎症の酷い滑膜を摘除するケースもあります。ただ根治療法ではなく、関節に負担もかかるため、現在ではあまり積極的には行いません。
ー 運動療法は必須ですか?
角田 変形の進行レベルを問わず、運動療法は膝を安定化させ守るためとても大切です。 軟骨が変形すると、膝の角度が歪み、ますます摩耗が加速する悪循環に陥ります。周辺の筋肉を鍛え、膝のグラつきを安定させれば痛みや炎症も軽減されます。イスや床に座ってできる運動もありますし、当院では理学療法士が患者さまに合う運動を個別指導しています。
根治を望める人工膝関節置換術
高位骨切り術
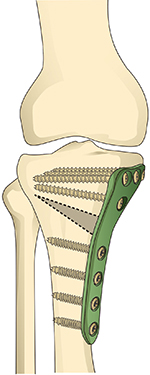
脛骨の一部をクサビ形に切除し、その上下の骨を癒合させる。大腿骨と脛骨のアライメントが正常化する
人工関節
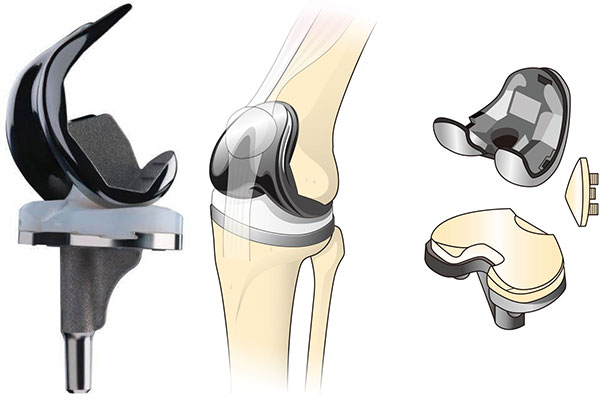
この3つのパーツがなめらかな膝関節の動きを再現する
単顆型人工膝関節置換術(UKA)
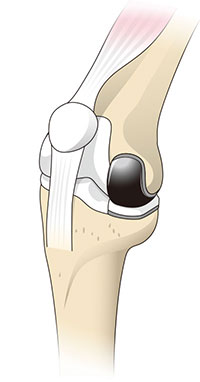
損傷が軽微な部位だけを置き換える
人工膝関節全置換術(TKA)
下肢全体
手術前→手術後
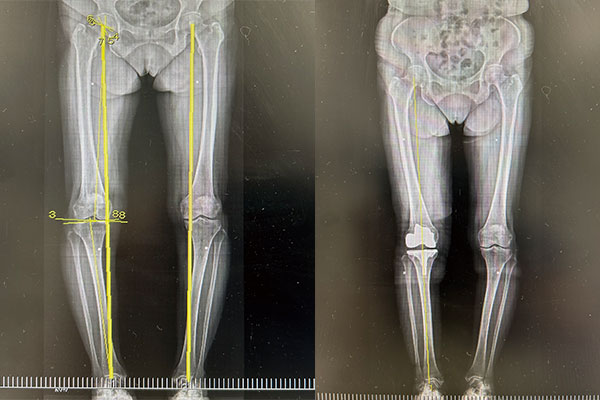
股関節の大腿骨頭の中心と足関節の中心を結んだ線(Mikulitz line)が膝関節の中心を通ればだいたい正常と言える。術後はO脚が修正され膝関節の中心を通っている
膝関節
手術前→手術後
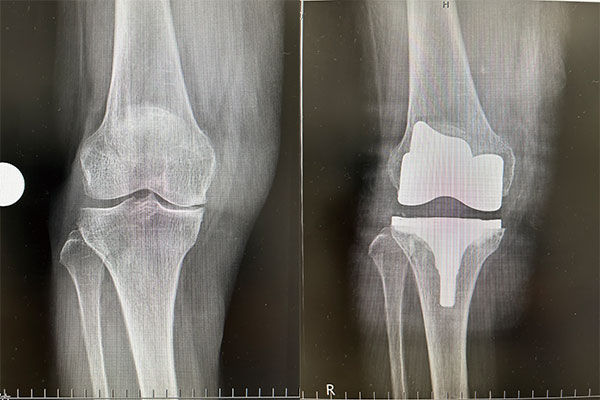
膝関節の軟骨がすり減り、大腿骨と脛骨がぶつかっていたが、人工関節に置き換えたことで正常な位置に修正された
次世代型人工関節手術支援ロボット「CORI」

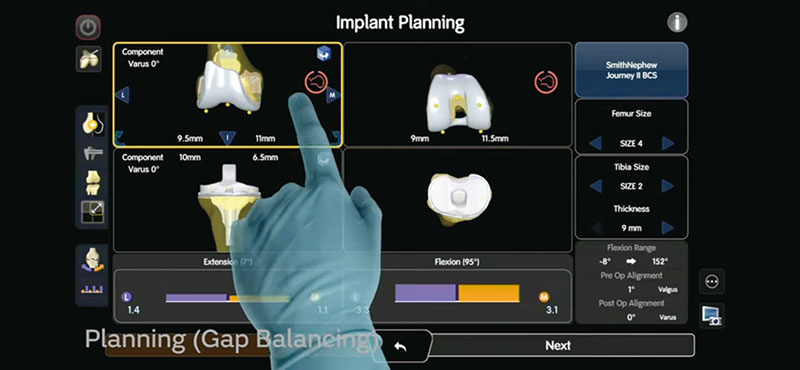
モニター上で患者さまの病変に合わせ手術計画が立てられる
ー 保存療法では進行をコントロールできず、痛みと変形で日常生活に大きな支障がある場合は、手術が検討されるのですね
角田 主に手術療法には「骨切り術」と「人工膝関節置換術」があります。 骨切り術は主にO脚やX脚のため、大腿骨の軸と脛骨の軸がなす角度=「アライメント」に強度の歪みのある方が対象。大腿骨または脛骨の一部を骨切りし、角度を変えることでアライメントを正常化し、膝関節にかかる偏った荷重を修正します。変形性膝関節症の進行抑止が主たる目的であり、比較的年齢が若く、軟骨の摩耗が低レベル、運動療法で筋肉を強化できるといった方に向く手術です。
ー 人工膝関節置換術とはどんな手術ですか?
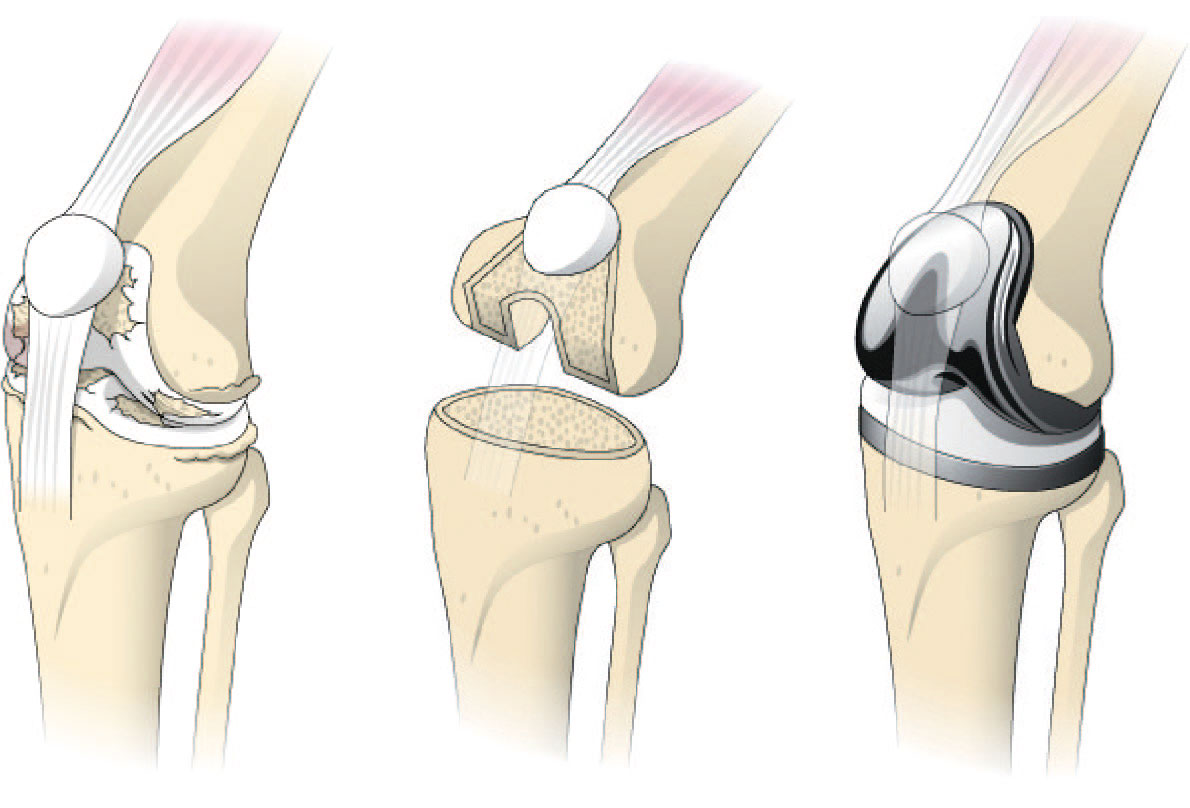
小野 変形した膝関節の表面(軟骨と骨の一部)を取り除き、人工関節に置き換える根治的治療です。 関節の片側だけに病変がとどまり、歪みも小さく靭帯など周辺組織の損傷が軽微な場合、その部位だけを置き換える「単顆型人工膝関節置換術(UKA)」を選択できます。病変が膝関節の広範囲に及ぶ患者さまには、すべてを置換する「人工膝関節全置換術(TKA)」を行います。 人工関節の部品は①大腿骨側の関節となるコンポーネント、②膝蓋骨(膝のお皿)となるコンポーネント、③脛骨側の関節となるコンポーネントの3つ。 ①は大腿骨を包むように、③は脛骨に差し込み、共に医療用セメントなどでしっかり固定されます。②は患者さまの膝蓋骨を生かして使用しない場合もあります。
ー 人工関節は、どんな素材でできているのですか?
角田 人工関節はチタン合金、コバルトクロム合金、セラミック、ポリエチレンなどでできています。ジルコニウム合金の表面を酸化処理しセラミック化し、耐摩耗性と強度を持ち合わせたインプラントも開発されています。 軟骨に該当する部分は超高分子量ポリエチレンで、γ線を照射し摩耗強度を高める、ビタミンE配合で酸化を防止するなど改良が進み、近年耐久性が飛躍的に高まりました。以前は15年程度とされ、劣化しても簡単に交換できませんから、65歳以上の患者さまが適応でした。最近のデータによると25年後も90%以上が問題なく使用されており、対象が広がっています。
ー 難しい手術なのですか?
角田 患者さま一人ひとり、骨の大きさや変形の度合い、関節を支える筋肉や靭帯の状態が異なります。事前の画像検査に基づき適切な人工関節をセレクト。手術の基本計画を立てます。 患者さまの本来のアライメントを復元し、関節の動きを適正化することを目指します。 大腿骨と脛骨の病変部を、適切な角度で切除し、靭帯の緊張度(きつさ)を見ながら骨切り量を調整し、バランス良く人工関節を設置することが大切。正しい位置・角度で大腿骨側・脛骨側のコンポーネントを装着する。整形外科医の経験と力量が問われる作業です。 半月板や前十字靭帯は切除しますが後十字靭帯はできる限り温存します。
ー このデリケートな手術をサポートしてくれるのが、次世代型人工膝関節手術支援ロボット「CORI」なのですね?
角田 赤外線カメラで下肢を三次元で空間認識し、モニター上にリアルな立体画像を描出。コンピュータ上で手術計画を完成させ、ドリルの骨切除を制御・誘導する機能を持つロボットです。 大腿骨と腓骨に取りつけたセンサーと、膝関節、股関節、足首くるぶしなどをマークするセンサーが送信する赤外線データは、誤差0・5㎜以下。膝の曲げ伸ばしに伴う関節の角度も正確に表示。解剖学的な指標を認識し、靭帯のバランス(きつさ)をある程度予測できるのもメリットです。
ー 患者さまにとって、より安心・安全な手術ですね。出血や痛みの程度はどうですか?
角田 膝に包帯をしっかり巻き、約3日間圧迫固定することで、かなりの出血量を抑えられます。疼痛は術中に止血剤や抗炎症剤、鎮痛剤のカクテルを関節内に注射することで、かなり抑制できるようになりました。 また患者さまによっては大腿四頭筋を正中切開する展開法ではなく筋肉の傍から骨に到達する「サブバスタス展開法(subvastus approach)」を採用するなど、筋腱温存を重視しており、術後の早期回復を目指しています。
ー 入院は何日間ですか?
角田 おおむね2〜3週間です。手術翌日から即リハビリを開始。理学療法士の支援で立つ、平行棒や歩行器を活用して歩く…と段階を上げていきます。杖を用いれば歩けるレベルが退院の目安ですね。 その後も運動療法を怠らないことが大切。人によりますが23ヵ月で健常な頃の生活に戻れることが多いです。
ー 辛い痛みから解放されますね。本日はありがとうございました。
高島平中央総合病院

〒175-0082
東京都板橋区高島平1-73-1
TEL. 03-3936-7451
◎記事内容に関するお問合せ: TEL. 03-3936-7451
