昼間、眠くてたまらず居眠りをしてしまう。寝ているときのいびきがひどい、時々呼吸が止まっていると家族にいわれる。そんな方は「睡眠時無呼吸症候群」の可能性があります。気道が塞がり、良質な睡眠がとれない疾患です。放置しておくと、高血圧や糖尿病など生活習慣病を合併し脳梗塞や心筋梗塞の発症リスクが高まることも。正しい知識と治療法について、東戸塚記念病院の呼吸器内科医長である佐藤孝一医師にうかがいました。
医師紹介

東戸塚記念病院
呼吸器内科 医長
佐藤 孝一 医師
- 医学博士
- 日本内科学会 認定内科医
- 日本内科学会 総合内科専門医
- 日本呼吸器学会 呼吸器専門医
- 日本呼吸器内視鏡学会 気管支鏡専門医
さまざまなリスクのある睡眠時無呼吸症候群
ー先生は呼吸器内科において「睡眠時無呼吸症候群」の治療に力を入れているとうかがいます。どのような病気なのでしょうか?
佐藤睡眠中に気道(上気道)が塞がり、10秒以上の無呼吸や低呼吸を繰り返す疾患です。低酸素状態が続くことで血管がダメージを負い、高血圧や糖尿病が悪化する、脳卒中や心筋梗塞の誘因となるなど、生活習慣病の合併リスクが高まります。
ー甘くみていると、長期的には寿命を縮める病気なのですね。
佐藤睡眠の質が著しく低下しますから、日中、抗えない睡魔に襲われ、しばしば交通事故の原因となる点でも深刻です。国土交通省では各交通機関やタクシー、運送事業者に睡眠時無呼吸症候群の疑いのある運転者の医療機関受診等を義務づけています。ほかにも工場の機械オペレーションなど危険を伴う職場の方は、注意が必要ですね。眠気だけでなく、集中力や判断力が落ち、仕事や勉強に差し支えると訴える患者さまは少なくありません。
ーどうして呼吸が止まってしまうのですか?
佐藤医学的には中枢性睡眠時無呼吸症候群と、閉塞性睡眠時無呼吸症候群の2種類があります。前者は脳の呼吸中枢の異常で、正常な呼吸が維持できなくなるもの。
全体の1%ほどの稀な症例です。 後者は気道が塞がる・狭くなるために発症する一般的なタイプで、主な原因として肥満があります。首回りに溜まった脂肪が上気道を圧迫します。加えて加齢などで舌の動きや気道の開閉に関わる筋肉が衰えると、睡眠中に舌が喉の方に落ち込む「舌根沈下」が起こり、呼吸を止めてしまいます。生まれつき下顎が狭い、あるいは舌が大きい方も舌根沈下を起こしやすいですね。 ほかに喉のアデノイド肥大や、鼻の骨が曲がっている鼻中隔湾曲症もスムーズな呼吸を妨げ、引き金となることがあります。
ー中高年の男性に多い病気と聞きましたが?
佐藤有病率は30~40代女性5%弱、男性約10%。50代女性10%弱、男性約10~20%。60~70歳以上は女性10%以上、男性20%以上というデータがあります。男性の方が肥満を示すBMI値の高い方が多いためでしょう。女性も閉経後は増加傾向にあります。
ー発症すると、どんな症状が現れますか?
佐藤睡眠中の大きないびきと、断続的に繰り返す無呼吸が典型的です。本人はほぼ自覚がなく、同室で寝ている家族に指摘される例が多いですね。喘ぎや息苦しさで何度か目が覚めるケースもあります。起床時に頭痛があり、血圧も高くなっていれば可能性は高まります。酸素不足から脈拍が上がり、交感神経も活発化するので、夜間頻尿や寝汗を伴うこともあるでしょう。 そして日中の耐え難い眠気と居眠り。つい昼寝をするため睡眠リズムが狂い、寝つきが悪いなど不眠症に陥る方もいらっしゃいます。
ー医療機関では、どのような検査を行うのでしょう?
佐藤まず無呼吸のレベル=無呼吸低呼吸指数=AHI(Apnea Hypopnea Index)を調べます。 無呼吸とは睡眠中に10秒以上の呼吸停止が続くこと、低呼吸は同じく10秒以上、30%を超える気流低下が続くことで、AHIは睡眠時における1時間当たりの無呼吸・低呼吸の総数です。 AHIは5~15未満が軽症、15~30未満が中等症、30以上が重症と分類されます。
ー具体的な検査方法について教えてください。
佐藤はじめに自宅でできる簡易検査を実施していただきます。睡眠中の呼吸の状態と血中の酸素濃度を計測する小型機器を貸与。カードケースほどの本体と、鼻につけるチューブ、指先にはめるクリップの3点セットで、簡単に装着・モニタリングができます。 検査結果でAHIが中等症以上の方は、より詳しい診断のため、一泊入院で精密PSG検査(終夜睡眠ポリグラフ検査)を行います。
ーどのような検査ですか?
佐藤脳波、眼球運動、呼吸運動、気流(呼気と吸気)、いびき、血中酸素濃度、心電図、筋電図などのモニターを装着し、睡眠中の詳しいデータを解析するものです。 AHIに加え、中枢性睡眠時無呼吸症候群や他の睡眠障害の有無などを総合的に診断します。
CPAP療法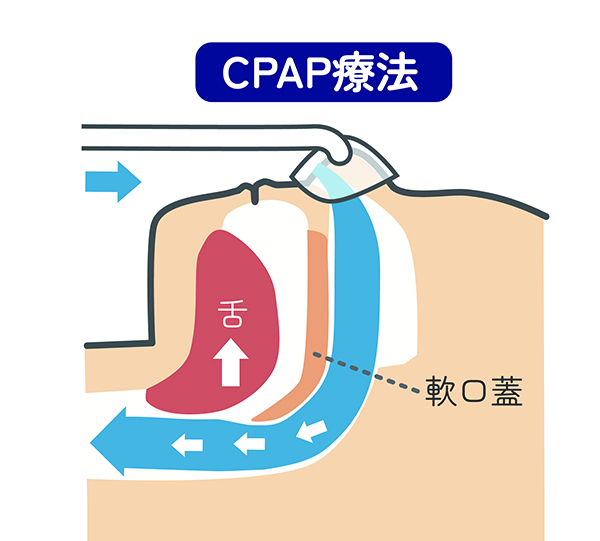
鼻をマスクで覆い、CPAP装置からチューブで空気を送り込む。空気の圧力で気道が開き、正常な呼吸を維持できる
無呼吸
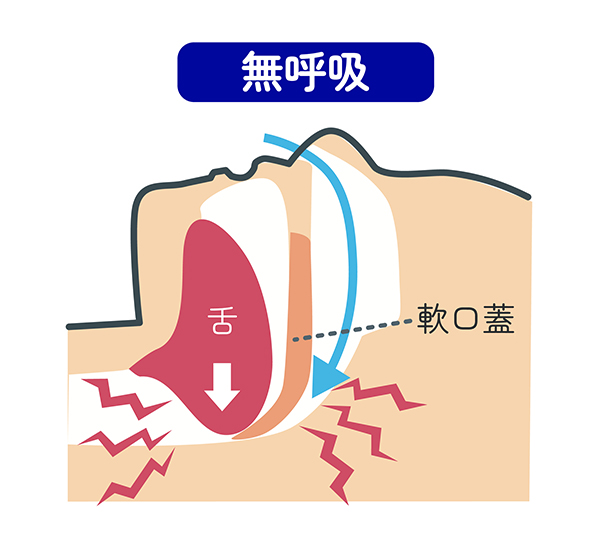
首回りのぜい肉に気道が圧迫され、舌も落ち込み気道が塞がれると、睡眠中に無呼吸が起こる
正常な状態
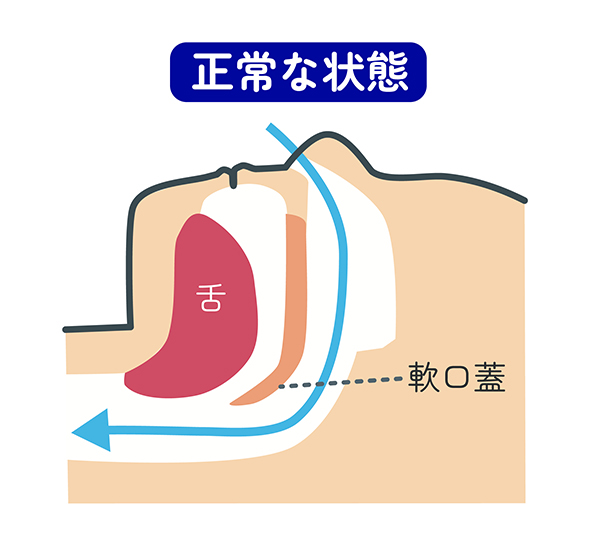
健常者の上気道。鼻から吸った息が、スムーズに気道に流れる
もっとも有効な治療はCPAP療法
ー治療について教えてください。
佐藤主な治療法として①ダイエット ②マウスピース装着 ③CPAP療法(経鼻的持続陽圧呼吸療法)の3つがあげられます。 AHIが軽症であればまず①の食事療法と運動療法による減量ですね。なかなか体重の落ちない方も多いので、合わせて②をおすすめすることもあります。これはマウスピースで下顎を上顎より前に固定するもので、睡眠中に気道を広げる効果があります。歯科領域でも睡眠時無呼吸症候群を扱いますから、経験を積んだクリニックで作成してもらってください。 このほか、仰向けで寝ると気道が狭くなりやすいため、抱き枕などを活用し、横向け寝を心掛けると呼吸がラクになります。また寝る前のお酒は舌や気道の筋肉を弛緩させますから、NGです。
ー中等症や重症の方は③を?
佐藤CPAP療法は、最も効果的な治療法といえるでしょう。簡易検査でAHI40以上、精密検査で20以上の方が、健康保険の適用となります。 これは睡眠時に、シリコンなどでできた立体マスクで鼻をすっぽり覆い、CPAP装置からつないだチューブで、空気を気道に送り込むもの。適度な空気の圧力で気道が開くので、ほぼ正常な呼吸を維持することができます。 呼吸の状況は装置のSIMカードに記録され、医療機関のパソコンと同期。患者さまには2〜3ヵ月に1度定期検診に通院いただき、データを見ながら今後の治療に役立てます
ー治療はどのぐらい続ける必要があるのですか?
佐藤CPAP療法はあくまで対症療法で、気道や舌の形状そのものを矯正する作用はありません。続けることが重要です。
ーマスクに違和感などはありませんか?
佐藤うっとうしさを訴える方はいらっしゃいます。空気を送り込むので鼻や喉も乾燥します。ただマスクの形や装着法にはバリエーションがあり選べます。喉の渇きは枕元に水の入ったペットボトルを用意するなど、皆さん工夫をしておられますね。 CPAP療法でひと晩に4時間以上、AHIを4以下まで低減できれば、確実に合併症リスクを下げることができます。その点をぜひご理解ください。
ー睡眠時無呼吸症候群と、生活習慣病はそれほど密接な相関関係があるのですか?
佐藤睡眠時無呼吸症候群の患者さまの約50%に高血圧の症状が、高血圧の患者さまの約30%に無呼吸症候群がみられるとの報告があります。糖尿病患者さまの約65%が無呼吸症候群というデータも知られています。 無呼吸で酸素が不足すれば、血液をたくさん送り込もうと脈拍と血圧は当然高くなります。すると血管の内側の細胞が傷つき動脈硬化が進行します。 一方、低酸素状態が続くことで活性酸素や炎症性サイトカインなど悪玉物質が体内に増加。様々なプロセスで高血糖(糖尿病)や脂質異常症を悪化させ、全身の血管にダメージを与えます。脳梗塞や脳出血、狭心症や心筋梗塞発症まで、一本道で続いているのです。
ー睡眠時無呼吸症候群の治療と、生活習慣病の治療は、同時進行で行う必要がありますね
佐藤患者さまの病態によっては、糖尿病内科や一般内科、循環器内科と積極的に連携し、必要に応じて薬物療法も実施。管理栄養士の栄養指導、理学療法士の運動指導も可能です。正しい知識と情報で、睡眠時無呼吸症候群と上手に向き合ってください。
ー総合病院ならではの幅広いサポートが受けられるのですね。本日はありがとうございました
精密PSG検査(終夜睡眠ポリグラフ検査)
一晩入院して脳波・心電図・呼吸・血中酸素濃度などを記録し、睡眠の状態を詳しく調べる。毎週金曜日に予約を受け付けている
CPAP治療中の様子

CPAP本体から鼻マスクを介して、あらかじめ設定した陽圧を気道へ送ることで正常な呼吸を保ち、気道の閉塞を防ぐ
東戸塚記念病院

◎記事内容に関するお問合せ: TEL. 045-825-2111(代表)
