心臓弁膜症の一つ「大動脈弁狭窄症」の患者さまは国内に284万人。
そのうち人工弁と置き換える必要のある重傷者は56万人と推計されます。
TAVIは開胸不要、人工心肺を使わない画期的な血管内治療。早期に社会復帰も可能です。
イムス東京葛飾総合病院ハートチームで活躍する中村智一血管外科部長に詳細をうかがいました。
大動脈弁狭窄症に低侵襲な血管内治療「TAVI」
イムス東京葛飾総合病院 血管外科部長・下肢静脈瘤センター長 中村 智一 医師

- 外科専門医、心臓血管外科専門医
- 脈管専門医、日本脈管学会研修指導医
- 日本血管外科学会認定血管内治療医
- 下肢静脈瘤血管内治療指導医
- 腹部ステントグラフト実施医・指導医
- 胸部ステントグラフト実施医・指導医
- 浅大腿動脈ステントグラフト実施医
- 身体障害者福祉法15条指定医(心臓血管)
- VenaSeal認定医
大動脈弁狭窄症の低侵襲治療「TAVI」
ー イムス東京葛飾総合病院では心臓弁膜症の一つ「大動脈弁狭窄症」の治療として、体への負担が極めて少ない血管内治療「TAVI(経カテーテル大動脈弁置換術)」がスタートしました。大動脈弁狭窄症とはどんな病気なのでしょう?
中村 心臓には血流を制御するため、4つの弁があります。大動脈弁は左心室と大動脈の間にあって、肺でたっぷり酸素を受け取った動脈血を全身に送り出す〝関門〞の役割を果たす弁です。
この弁が硬くなったり、弁を開閉する蝶ちょうつがい番が癒着するなどして弁が十分に開かなくなる疾患を大動脈弁狭窄症といいます。
原因として生まれつきの弁の異常や、リウマチ熱感染の後遺症がありますが、近年目立つのは動脈硬化に伴う石灰化。70代、80代に多く、動脈硬化と関係の深い高血圧、脂質異常症、糖尿病のある方、中でも人工透析を受けている方はハイリスク群です。
ー どんな症状がでるのですか?
中村 息切れ、動悸、足のむくみ、だるさ、胸の痛み、失神など。ただ心臓弁膜症は進行が遅いので、症状も急に進むことはありません。単なる老化現象だと考え、見逃してしまうことが多いのです。
しかし弁の狭窄で血流が滞るため、心臓のポンプ機能の負担はしだいに重くなる。左心室の心筋が「血液を押し出そう」「全身に酸素を届けよう」と頑張りすぎて肥大・疲弊し、心不全や深刻な不整脈(心室細動)の原因となります。
ー 怖い病気なのですね。
中村 気がつかないまま、手術が必要なほど重症化した場合、約半数の方が3年以内に亡くなるというデータがあるほどです。
40歳以上でハイリスク群に該当する方は、循環器に詳しい医療機関で検査を受けておきましょう。初期でも聴診器を当てれば雑音が聞こえますし、胸の上からプローブを当てる心臓超音波検査で、弁膜症の有無は診断可能です。
ー 治療について教えてください。
中村 軽度であれば薬物療法で進行を抑え、経過観察を行います。心臓を落ち着かせ不整脈を防ぐ薬、血圧を安定させる薬、血管を広げる薬、余分な水分を取り除く利尿剤などが使われます。適度な有酸素運動も心筋の肥大抑制に有効です。ただあくまで対処療法で、弁膜症が改善することはありません。
ー 症状が進んだら?
中村 傷んだ大動脈弁を「人工弁」に置換える根治的な治療が必要になります。TAVIが登場するまでは、「大動脈弁置換術」という開胸手術が一般的でした。人工心肺をつないで心臓を止め、脳を守るため体温も下げて、人工弁を縫い付けていくのですから、体への負担がとても大きな治療です。
開胸は胸骨の正面を20㎝ほど縦に切る正中切開が主流ですが、病態によっては、腋の下か肋骨の隙間を7〜8㎝切開する小切開手術で出来るケースもあります。
ー TAVIは開胸も、心臓を止める必要もないのですね。
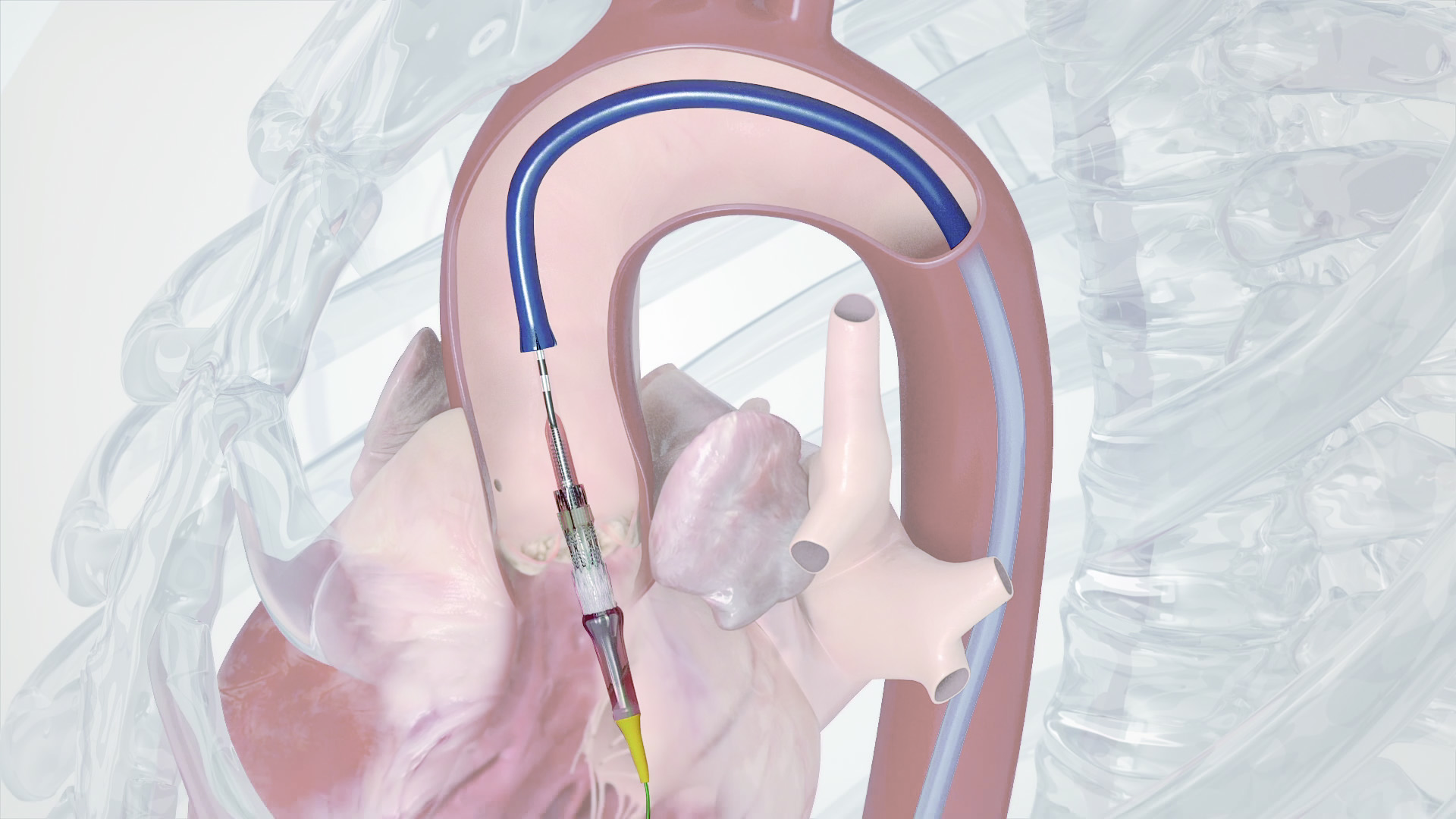
中村 はい。小さく圧縮した人工弁を、脚の付け根などの動脈からカテーテルを使って大動脈弁の位置まで送り込み、そこでたたんだ弁を開いて弁輪に圧着させます。
TAVIで使われる人工弁は、牛または豚の心臓の弁から作った「生体弁」で、繊細な金属メッシュで包まれています。
ー TAVIは誰でも受けることができるのでしょうか?
中村 まず60代以下の若い方には推奨されません。生体弁は耐久性が10年ほどとされます。日本でTAVIが承認されて10年なので、劣化した生体弁にもう一つ生体弁を重ねるTAVI in TAVIという治療が大学病院などで始まっていますが、それでも20年。さすがに3個は難しいでしょう。
開胸による大動脈弁置換術であれば、生体弁のほかに、耐久性に優れた金属製の「機械弁」を選択することができます。
ー ほかには?
中村 大動脈弁以外に僧そうぼうべん帽弁などほかの弁の治療も必要な場合は、開胸手術で同時に人工弁と入れ替えたり、弁の形成術を行うほうが合理的です。
大動脈弁の石灰化が極度に進み、弁も弁輪も骨のように硬くなっているケースも、人工弁をうまく留置・圧着できません。
なお人工透析を受けている方は、入れ換えた生体弁の石灰化が進みやすいため、現在慎重に臨床試験を行っているところです。
医療スタッフの英知を結集する「ハートチーム」
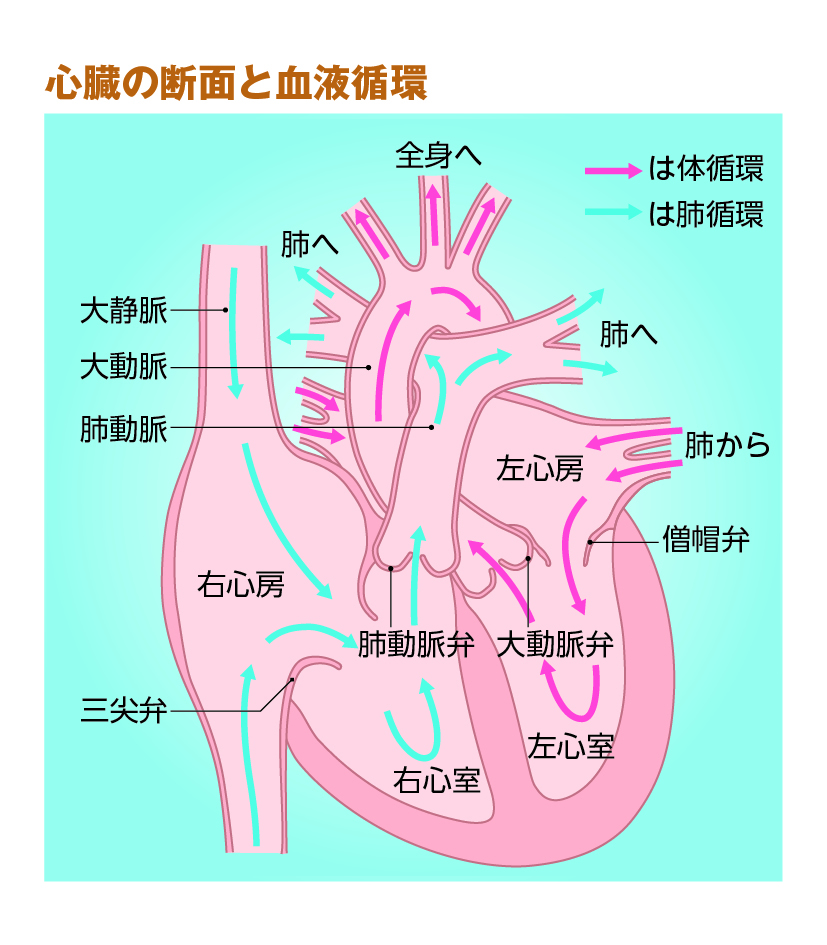
正常な大動脈弁と狭窄した大動脈弁
 正常な大動脈弁(左)と、石灰化で狭窄した大動脈弁(右)。流れる血液の量が大きく異なる
正常な大動脈弁(左)と、石灰化で狭窄した大動脈弁(右)。流れる血液の量が大きく異なる
《提供:エドワーズライフサイエンス株式会社》
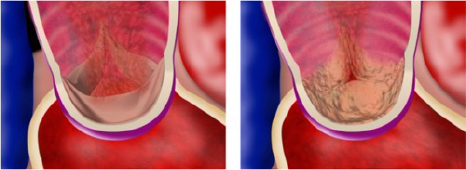
TAVIで使われる生体弁
 下部の“スカート”部分の工夫で大動脈への圧着力が高まった
下部の“スカート”部分の工夫で大動脈への圧着力が高まった
《提供:エドワーズライフサイエンス株式会社》
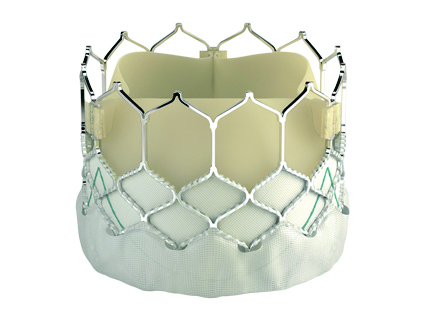
TAVI手術
 折りたたんだ生体弁を、カテーテルで心臓の中に運ぶ様子(左)とバルーンで膨らませた様子(右)
折りたたんだ生体弁を、カテーテルで心臓の中に運ぶ様子(左)とバルーンで膨らませた様子(右)
《提供:エドワーズライフサイエンス株式会社》
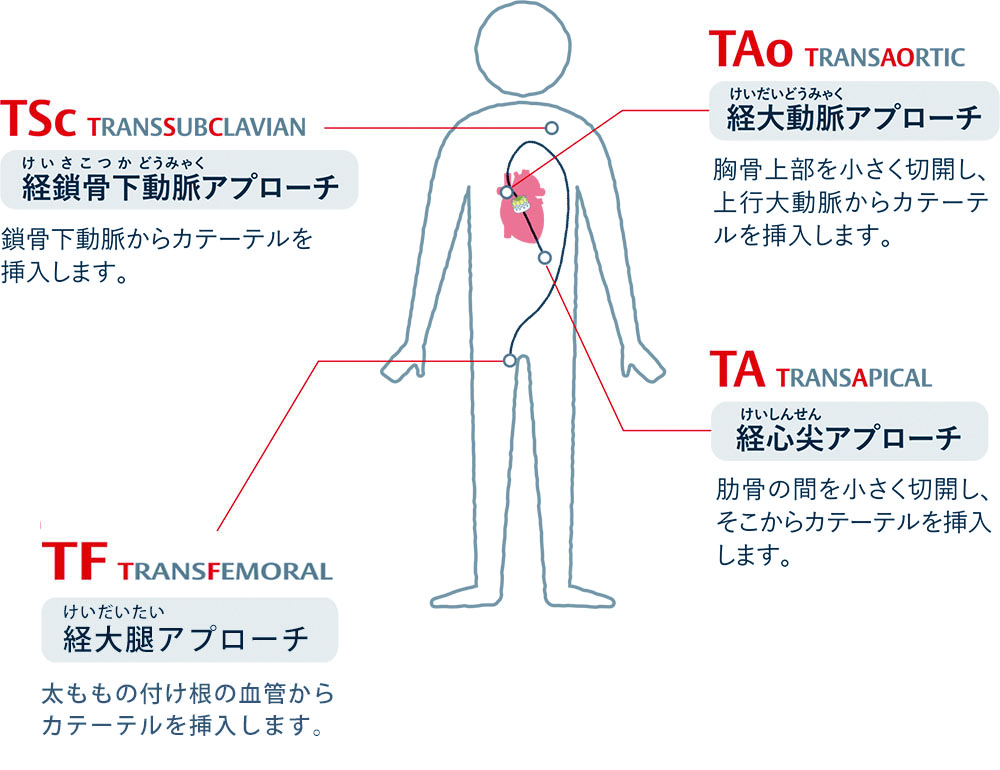
TAVIのカテーテルのアプローチ法4つ
 ハイブリッド手術室に勢ぞろいしたイムス東京葛飾総合病院のハートチーム。前列中央の緑色の手術着の男性がチームリーダーの吉田成彦院長。向かってその左隣が中村智一医師。心臓血管外科:山岸俊介医師・小林勇哉医師、血管外科:市野瀬剛医師、循環器内科:朴沢栄成医師・小松宏貴医師・仲村佳典医師・今峰衣理香医師、麻酔科:比嘉裕樹医師・清水翔太朗医師、看護部:笠間ふみ江・杉山えり奈(5階病棟)松井智美(ICU)牧野亜樹子・渡邊はづき・西村莉菜・藤田美月・比屋根良平・野﨑悠花(オペ室)、臨床工学科:内藤日出男・鈴木亮・小泉恭平・庄司奈菜、放射線科:竹之内隆幸・宮坂一馬・齋藤正人、リハビリテーション科:根本伸洋、マネージメントスタッフ:町田直也、加藤弥生、一見有希子
ハイブリッド手術室に勢ぞろいしたイムス東京葛飾総合病院のハートチーム。前列中央の緑色の手術着の男性がチームリーダーの吉田成彦院長。向かってその左隣が中村智一医師。心臓血管外科:山岸俊介医師・小林勇哉医師、血管外科:市野瀬剛医師、循環器内科:朴沢栄成医師・小松宏貴医師・仲村佳典医師・今峰衣理香医師、麻酔科:比嘉裕樹医師・清水翔太朗医師、看護部:笠間ふみ江・杉山えり奈(5階病棟)松井智美(ICU)牧野亜樹子・渡邊はづき・西村莉菜・藤田美月・比屋根良平・野﨑悠花(オペ室)、臨床工学科:内藤日出男・鈴木亮・小泉恭平・庄司奈菜、放射線科:竹之内隆幸・宮坂一馬・齋藤正人、リハビリテーション科:根本伸洋、マネージメントスタッフ:町田直也、加藤弥生、一見有希子
ー TAVIは、多職種の医療スタッフからなる「ハートチーム」で行われるそうですね。
中村 TAVIは血管撮影装置(アンギオグラフィ)によるレントゲン透視下で行います。患者さまにはとても低侵襲ですが、医師にとっては直接目で見ることのできないハイレベルな治療法です。心臓や血管の形も位置もコンディションも一人ひとり違いますし、基礎疾患の有無、年齢、家族構成、ライフスタイルも異なります。
当院では心臓血管外科、血管外科、循環器内科、麻酔科、看護部、臨床工学科、放射線科、リハビリテーション科、マネージメントスタッフなどオールスターでチームを結成。「患者さまにとってベストの治療は何か」「本当にTAVIに適しているか」「デメリットはないか」「術後のリハビリテーションと社会復帰まできちんとフォローできるか」「生活習慣病など基礎疾患の管理は大丈夫か」などカンファレンスを開いて徹底追求します。
ー チーム結成はTAVI実施に必要なシステムなのですね。
中村 経カテーテル的心臓弁治療関連学会協議会の指定要件です。チームで膨大な治療計画書を提出し、現場の査察に合格して初めて実施許可がおります。トラブルが起こったときすぐ外科手術に移行できる手術室が必要ですし、医療スタッフのトレーニングも必須。厳しい管理のおかげで、TAVIによる死亡率は日本ではわずか1%。一方欧米は5%です。当院も万全の体制を整え、葛飾区で初めてのスタートを切りました。
ー 患者さまの事前の検査も丁寧に行う必要がありますね。
中村 320列マルチスライスという高性能のCTに、TAVI専用のソフトを搭載し、緻密な立体画像をはじめ、詳細なデータを徹底収集します。生体弁を正しい位置に無理なく留置できなければ「血液が逆流する」「冠動脈を塞ぐ」など合併症が起こりかねません。
生体弁は形態や質感など、改良が進んでいるのですが、この検査段階でTAVIを諦めざるを得ない症例も出てきます。
また脚の付け根からの動脈が細い場合はカテーテルを「鎖骨下の動脈」「弁に近い上行大動脈」「心臓の下部(心尖部)」のいずれかから挿入することも検討。不整脈や内頚動脈狭窄症などがあれば、TAVIが悪影響を与えかねないので前もって治療が必要となります。
TAVI成功の秘訣は、施術当日より、事前の治療戦略とシミュレーションにあるのです。
ー 実際、TAVIを受けた患者さまの反響はいかがでしょう。
中村 2023年2月末現在、5例を経験しましたが、痛みも出血も軽微で、翌日には立って歩けますし、食事もOK。「こんなに体が軽くなるとは思いませんでした」と大変喜ばれています。ずっと〝酸欠〞のような状態に堪えて暮らしていたのですから、無理もありません。
高齢者の場合、開胸手術では全身麻酔と人工心肺の影響で、しばらく気管から管が抜けない上、痛みで上体もすぐには起こせません。ベッドで安静が続くと筋力が急速に衰えますし、心肺機能を整える心臓リハビリテーションにも日数がかかります。
ー TAVIは患者さまにとって、福音といえる治療法ですね。大動脈弁の疾患には、ほかに「大動脈弁閉鎖不全症」があり、こちらも人工弁との置換手術が必要とうかがいます。TAVIで治すことは可能なのでしょうか?
中村 残念ながら、TAVIは適応になりません。大動脈弁閉鎖不全症では、弁も弁を支える弁輪も脆弱で広がっているケースが大半。TAVIで生体弁を送り込んでも、圧着するどころか、血流で勢いよく流されてしまいます。開胸による大動脈弁置換術で、人工弁を縫合する必要があります。
ー ほかに心臓弁膜症の血管内治療はあるのでしょうか?
中村 左心房と左心室の間の僧帽弁がきちんと閉じなくなる「僧帽弁閉鎖不全症」には「マイトラ・クリップ(経カテーテル僧帽弁接合不全修復術)」という血管内治療があります。カテーテルで小さなクリップを送り込み、弁の先端をつまんで弁が閉じるように修復するものです。
ー 「ウォッチマン治療」とはどんなものですか?
中村 左心房の端にある小さなふくらみを「左さ しんじ心耳」といいますが、ここにカテーテルで蓋をして塞ぐ治療です。心房細動(不整脈の一種)のある方は、左心耳内に血栓ができやすく、これが脳動脈に飛んで脳梗塞(心原生脳塞栓症)の原因になります。その予防的治療として開発されました。
ー こちらで治療を受けることができますか?
中村 マイトラ・クリップもウォッチマンも、今年中に軌道に乗せる予定です。当院のハートチームは心臓弁膜症のほか、不整脈、冠動脈疾患、大動脈疾患、心筋症などオールマイティ。少しでも不安を感じたら気軽にご相談ください。
ー 本日はありがとうございました。
イムス東京葛飾総合病院

〒124-0025
東京都葛飾区西新小岩4-18-1
TEL. 03-5670-9901
◎記事内容に関するお問合せ: TEL. 03-5670-9901
