日本人のがん罹患率1位をしめる大腸がん。
より安全・確実で低侵襲な治療としてダビンチ手術(ロボット支援下手術)が注目を集めています。
2022年4月には、直腸がんについで結腸がんの手術も健康保険の適用が決定。イムス三芳総合病院消化器外科でも患者さまの受け入れが始まっています。
詳細を菊池章史医師にうかがいました。
手術支援ロボットの導入で精緻&低侵襲な手術を実現
結腸がんのダビンチ手術
イムス三芳総合病院 消化器外科 菊池 章史 医師

- 日本外科学会専門医・指導医
- 日本消化器外科学会専門医・指導医
- 消化器がん外科治療認定医
- 日本消化器内視鏡学会専門医・指導医
- 日本内視鏡外科学会技術認定医
- 日本大腸肛門病学会専門医・指導医
- 日本がん治療認定医機構がん治療認定医
- 日本ロボット外科学会 Robo Doc Pilot国内B級
- da Vinci Console Surgeon認定
- 医学博士
精緻ながん手術を実現する「ダビンチ」
ー イムス三芳総合病院では2022年3月に手術支援ロボット「ダビンチサージカルシステム(以下ダビンチ)」を導入。先生の所属する消化器外科では、6月から大腸がんのうち「結腸がん」の手術を中心に、症例を重ねているとうかがいます。
菊池 大腸がんのダビンチ手術は、2018年に直腸がんが、ついでこの2022年4月に結腸がんが健康保険の適用になりました。マスコミ報道もあり、患者さまの期待が高まっていますので、当院のダビンチ・チームは、結腸がん手術に積極的に取り組んでいます。
ー そもそもダビンチ手術とはどのようなものなのでしょうか?
菊池 がんの手術療法は、がんの病巣と、必要に応じ転移の疑いのある周辺組織やリンパ節を外科的に切除し、根治をめざすものです。
開腹手術、腹ふくくうきょう腔鏡手術、ロボット支援下手術(ダビンチ手術)の3タイプがありますが、この目的は変わりません。
腹腔鏡手術はお腹に4〜5ヵ所、5〜12㎜の小さな穴をあけ、カメラ(内視鏡)と手術器具を挿入。執刀医がモニターの拡大画面を見ながら手元の器具を操り、手術を行います。
ー お腹の傷が小さくて済むので、患者さまにとっては、身体に優しい手術ですね。
菊池 従来の開腹手術は10〜20㎝の切開を要しますから、腹腔鏡手術は痛みが少ない、傷口からの感染リスクが低いといった利点があります。加えて患部が見やすいよう、腹腔内を炭酸ガスで膨らませるので、その圧力で出血を大幅に低減できる。回復が早く入院期間も短くて済みます。
ー ダビンチ手術は?
菊池 腹腔鏡手術の発展形と捉えてください。ロボット本体に4本の細長いアームがあり、1本にカメラ、3本に鉗子などの器具を装着して腹腔内へ。執刀医は患者さまの脇には立たず、サージョンコンソール(モニター装備の操縦席)に着席。画面を見ながらコンピュータ制御でアームを遠隔操作し、手術を進めます。手術台の脇では、助手1〜2名が器具の交換などをサポートします。
ー どのようなメリットがありますか?
菊池 低侵襲である点は腹腔鏡手術とほぼ同等です。
ダビンチがすぐれているのは、まずカメラの性能でしょう。フル3Dの高細密画像には、腫瘍と周辺の組織が、細かい血管や神経に至るまで立体的に映し出されます。腹腔鏡手術と異なり、カメラ本体の操縦も執刀医が行う上、ズームも自在。どこを切除するか、縫い合わせるか、リアルに把握することが可能です。
ー ほかには?
菊池 操作性の高さですね。お腹に開けた穴を保護するため、筒形のポートという器具を嵌は めるのですが、腹腔鏡手術ではこのポートを支点に器具を動かします。執刀医が鉗子を持つ手元を上にあげれば、お腹の中で鉗子の先端は下にさがる。患部が体の奥にあれば、先端の動きも増幅されるので難易度が高い。日本の腹腔鏡手術は世界的に優秀と定評がありますが、個々の医師が術式を確実にマスターするには、時間が必要です。
一方ダビンチには「モーションスケール機能」があり、術者が操縦桿かんを1動かせば器具も1動く、あるいは3分の1、5分の1だけ動くなど、必要に応じて調整が可能です。手ぶれ防止機能もついています。加えてアーム先端の関節は360度・7方向と思いのままに操ることができる。細かい作業を行うには、圧倒的に有利です。
当院のダビンチは、専用手術台とロボット本体の連動機能も装備。患者さまの体位調整のため手術台の位置や角度を変えると、それに連動してロボットアームが追随するので、手術がより安全に進められます。
ー テクノロジーの進歩で、医師は高度な技能を比較的短期間で身に付けられるのですね。
菊池 将来は、ほとんどのがん手術がロボット支援下で行われるようになるでしょう。
がんのよい手術の条件は、二つあります。一つは腫瘍細胞の取り残しがないこと。もう一つは腫瘍周辺の健常な組織や神経を極力温存し、身体機能を守ること。二律背反の要求に、ダビンチの性能はよく応えてくれます。
ダビンチで結腸の腫瘍とリンパ節をしっかり切除
腹腔鏡手術とダビンチ手術の違い
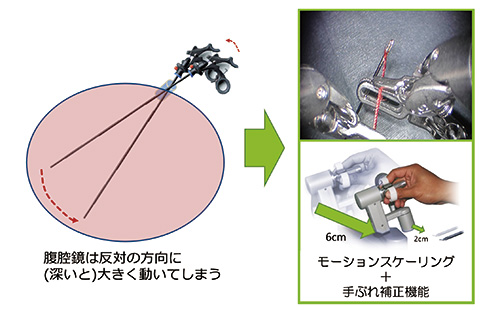 左側の腹腔鏡の器具は、お腹の穴に嵌めたポートを支点に操作されるので、患部が身体の奥にあるほど反対方向に大きく動いてしまう。一方、右側のダビンチの器具は、動くスケールを術者が調節することができる
左側の腹腔鏡の器具は、お腹の穴に嵌めたポートを支点に操作されるので、患部が身体の奥にあるほど反対方向に大きく動いてしまう。一方、右側のダビンチの器具は、動くスケールを術者が調節することができる
ダビンチ Xiサージカルシステム
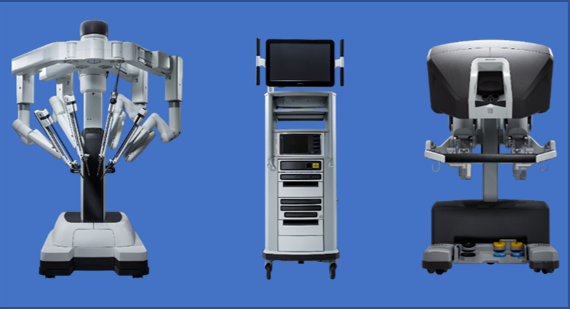 左から、ロボットアームを装備した本体の「ペイシェントカート」、手術スタッフが共有するモニター「ビジョンカート」、3Dハイビジョンモニターを装備した操縦席「サージョンコンソール」
左から、ロボットアームを装備した本体の「ペイシェントカート」、手術スタッフが共有するモニター「ビジョンカート」、3Dハイビジョンモニターを装備した操縦席「サージョンコンソール」
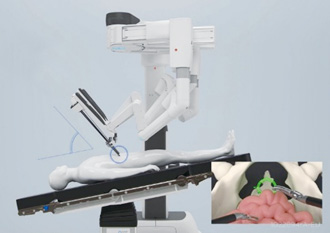 ペイシェントカートと連動する専用手術台
ペイシェントカートと連動する専用手術台
ダビンチの鉗子の先端
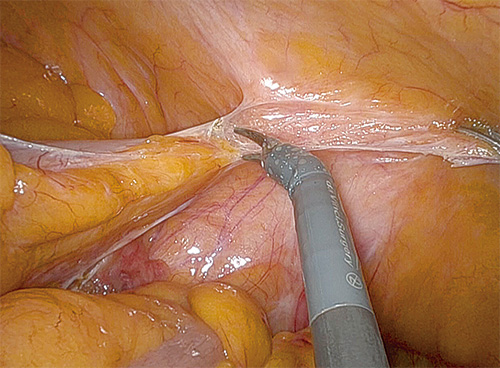 ダビンチのアームの先端に装着された鉗子。関節が自在に曲がり、細かい作業を正確に行うことができる
ダビンチのアームの先端に装着された鉗子。関節が自在に曲がり、細かい作業を正確に行うことができる
ー 結腸がんと直腸がんは、どちらが多いのですか?
菊池 大腸は約1・5mの管かんくう腔臓器で、結腸と直腸に分けられます。結腸は小腸(回腸)に続く右下腹部の盲腸から始まり、上行結腸、横行結腸、下行結腸、S状結腸の5つに分類。直腸S状部から肛門に至る最後の15〜20㎝が直腸です。
大腸がんの年間罹患者数は15万5625人で、結腸がんは10万338人、直腸がんは5万1788人*。大腸の長さから罹患の割合を見れば、直腸の方ががんになりやすく、結腸の中ではS状結腸のがんが最も多く見られます。
いずれの大腸がんも、早期のがんで、腫瘍が粘膜に留まるもの、粘膜下層でも深さが1㎜未満のものであれば、まずリンパ節転移の心配はありません。一般的に外科手術の必要はなく、肛門から内視鏡を入れて腫瘍を剥ぎ取る「内視鏡治療」が行われます。
ー 結腸のダビンチ手術について、具体的に教えてください。
菊池 当院では、症例の多いS状結腸がんと上行結腸がんから治療をスタートしています。
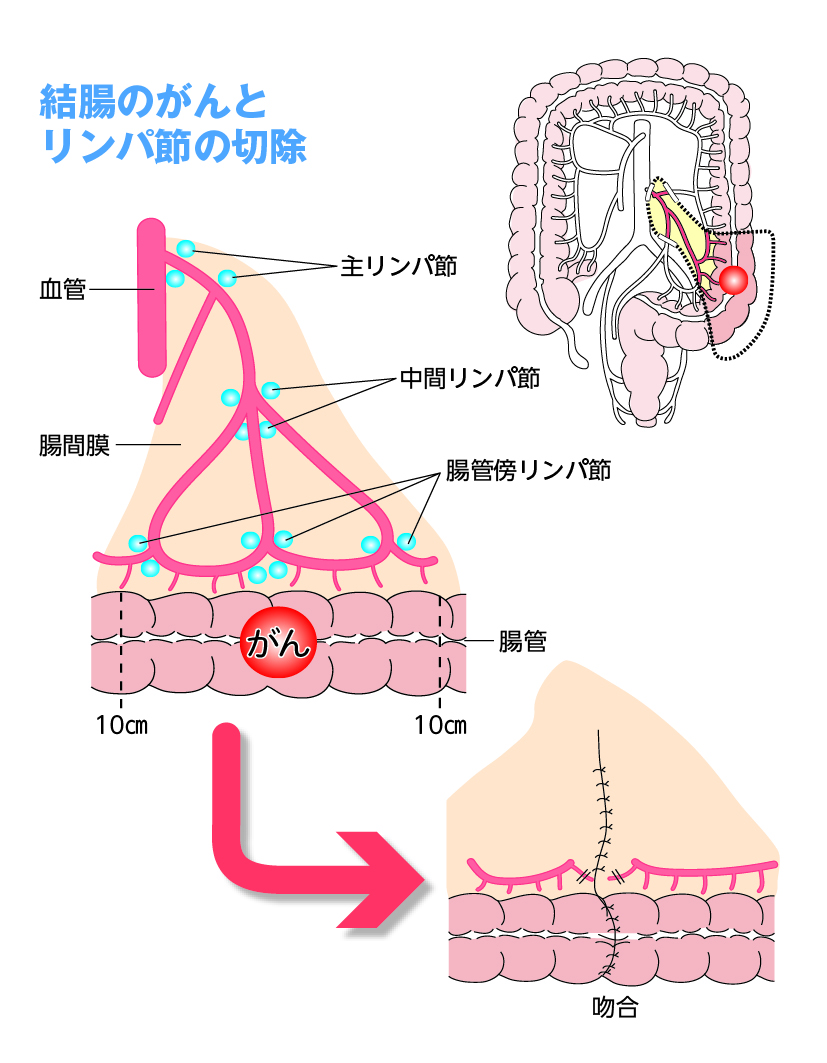
大腸がんでは、リンパ液の流れる方向に沿ってリンパ節転移が起こることがわかっています。まず結腸壁周囲の「腸管傍リンパ節」、次に「中間リンパ節」、さらに腸管に血液を送る血管の根元にある「主リンパ節」に至ります。この転移の法則にのっとり、予防的にリンパ節を切除することを「リンパ節郭清」といい、局所再発と転移を防ぐために重要です。
結腸がんの手術では、腫瘍の切除とともに、必ずリンパ節を切除します。
ー 腫瘍は、腸管ごと取り除くのですか?
菊池 はい。結腸がんでは、腫瘍の前後10㎝が安全域とされるので、計20㎝の腸管を切り取り、つなぎ直して腸を再建します。
手順としては、通常、腫瘍部分に血液を送っている血管を処理し、主リンパ節から扇型に広がるリンパ節をすべて取り除きます。結腸は腸間膜から外した上で、該当する腫瘍周辺部を切除します。リンパ節はすぐ病理検査に出され、転移の有無を確認します。
ー まさしく、ダビンチの出番ですね。手術時間はどのぐらいかかるのですか?
菊池 概ね3時間です。傷が小さいので、腸の動きに問題がなければ翌日には水分の経口摂取が可能に。3日ほどで流動食開始。入院期間は1週間が目安です。大腸がんでは腸管を切除しても、回復後は特別な食事制限はありません。
ー 近い将来、直腸がんのダビンチ手術も実施されますか?
菊池 半年以内には開始を考えています。
直腸は骨盤の奥の狭い位置にある上、排便・排尿・性機能を司る重要な神経に取り囲まれています。万一、これらを傷つければ患者さまの生活の質を損ないかねません。
また腫瘍の位置によっては、肛門を温存するための難易度の高い手術(ISR=括約筋間直腸切除術)を必要とされるケースも出てきます。肛門の括約筋には、自分の意志で動かせる外肛門括約筋と、動かせない内肛門括約筋がありますが、腫瘍に近い後者のみを切除するものです。
繊細な手術であるほど、ダビンチの独壇場となるでしょう。
ー 他の診療科でもダビンチを活用されているのでしょうか?
菊池 泌尿器科で前立腺がんのダビンチ手術が始まりました。鼠径ヘルニアと胆石のダビンチ手術も準備が進んでいます。
当院で現在ダビンチの製造元であるIntuitive Surgical社が設ける認定資格(certificate)を取得している医師は4名。消化器外科2名、泌尿器科1名、婦人科1名の陣容です。ダビンチ手術も他の手術同様、執刀医、助手、麻酔医、手術室看護師、臨床工学技士、薬剤師などチーム全体のスキルアップが肝要。患者さまの期待に応えるべく、多職種が連携し、日夜研鑽に励んでいます。
ー 心強いです。本日はありがとうございました。
イムス三芳総合病院

〒354-0041
埼玉県入間郡三芳町藤久保974-3
TEL. 049-258-2323
◎記事内容に関するお問合せ:TEL. 049-258-2323
