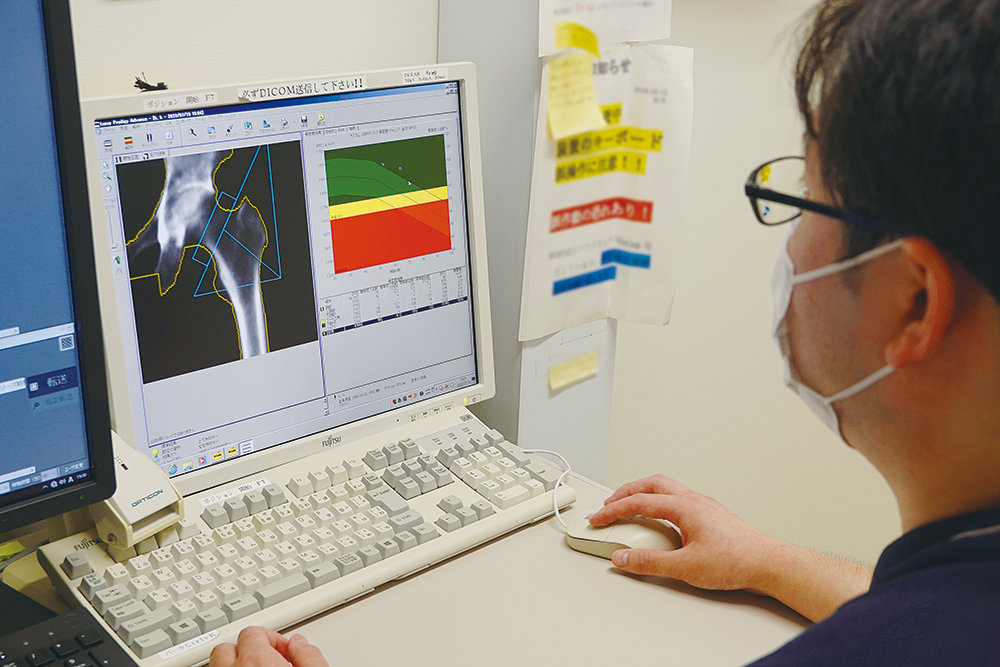
骨粗鬆症は骨強度(骨密度×骨質)が低減し、骨がもろくなる病気です。ちょっとした転倒や打撲でも骨折しやすくなります。特に脚の付け根(大腿骨近位部)を骨折すると治るまで時間がかかり、ベッドに寝ているうちに筋力や内臓の機能まで低下。廃用性症候群のため要介護となってしまう方も少なくありません。
健康寿命を守るために、骨粗鬆症の予防と治療は、整形外科医療の大きな課題なのです。
当院では2018年に整形外科医と薬剤師が「骨粗鬆症チーム」を立ち上げ、服薬指導に力を入れ始めました。一方、私の所属する放射線科も市民公開講座を開いたり、地域のイベントで住民の方の骨密度を測ったりと啓発活動を開始。3年程前、院内で同じ志を持つ者が同委員会に集まり、現在は医師、薬剤師、看護師、診療放射線技師、栄養士、理学療法士、医療ソーシャルワーカー、医事課の多職種15名に発展しました。
そして全員が、骨粗鬆症に関する新しい医学情報を得て、患者さまを支援する効果的なノウハウを学ぶため、「骨粗鬆症マネージャー」の資格を取得、あるいは取得を目指しています。
大腿骨近位部骨折で入院する患者さまに、再度の骨折を起こさないよう適切な管理を行うことが、医療保険改訂で加算対象となったことも追い風になっています。

骨粗鬆症委員会のメンバー。定期的に連絡会を開き患者さまへのアプローチを確認